AK Academy Buikklachten
Diagnostische aanpak van IBS-like syndroom (II)
Wat moet het lichamelijk onderzoek nagaan bij een patiënt met IBS-like syndroom? En welke onderzoeken zijn nodig om te kunnen concluderen dat de patiënt lijdt aan een prikkelbaredarmsyndroom, en niet aan een organische aandoening?

Het lichamelijk onderzoek is bij prikkelbaredarmsyndroom meestal niet verhelderend. Ten hoogste vindt men alleen een lichte diffuse pijn bij palpatie van het abdomen. “Wel kan men bij de patiënt uitingen van pijnovergevoeligheid zien, onder vorm van anticipatief gedrag”, aldus prof. Heiko De Schepper (dienst gastro-enterologie, UZA). “Als men bijvoorbeeld aangeeft dat men hem wil onderzoeken, verkrampt hij op de onderzoekstafel, soms met gesloten ogen, nog voor men de palpatie aangevat heeft.”
“Bij patiënten met een IBS-like syndroom stellen we regelmatig de diagnose van een ACNES (anterior cutaneous nerve intrapment syndrome)”, wijst prof. De Schepper op een diagnostische instinker. ACNES is een syndroom veroorzaakt door beklemming van (één van) de zenuwen die over de buikwand lopen, op de plek waar ze doorheen de spierlaag boren. De pijn is focaal en het pijnpatroon is typisch gerelateerd aan de lichaamshouding, niet aan voeding of defecatie. Daardoor kan men vaak het onderscheid met prikkelbaredarmsyndroom maken op basis van de anamnese alleen.

Drie tests zijn beschikbaar om het vermoeden van ACNES te ondersteunen:
- De pinch test: op de plaats waar de patiënt de pijn aangeeft, neemt men een huidkwabbetje vast tussen duim en wijsvinger, en knijpt. Als de patiënt hierbij hevige pijn voelt, is de test positief.
- De test van Carnett: men vraagt de patiënt zijn buikspieren op te spannen door de schouder van de onderzoekstafel te heffen. Als de palpatiepijn daarbij toeneemt, is de test positief. Neemt de palpatiepijn niet toe of neemt hij af, dan bevindt het probleem zich waarschijnlijk intra-abdominaal.
- Als de pijn spectaculair afneemt bij proefinfiltratie met lidocaïne, is de diagnose gesteld. De patiënt kan dan met regelmatige infiltraties geholpen worden.
Hoewel patiënten die zich aanmelden met een IBS-like syndroom vaak jongere mensen zijn – met een beperkte voorkans op rectumcarcinoom –, is het uitvoeren van een rectaal toucher onontbeerlijk in aanwezigheid van bloed- of slijmverlies, anale prolaps en gewichtsverlies. “Bij patiënten bij wie deze red flags niet aanwezig zijn, raad ik toch een rectaal toucher aan”, zegt prof. De Schepper. “Men kan daarbij immers de consistentie van de stoelgang evalueren (fecalomen), of alsnog bloed/etter detecteren.”
Bovendien kan men bij het rectaal toucher bekkenbodemdysfunctie in het licht stellen. Deze afwijking, die men ziet bij patiënten met constipatie (al dan niet in het kader van prikkelbaredarmsyndroom), is te wijten aan afwezigheid van relaxatie van de anale sfincter bij defecatie. Soms spant de patiënt zelfs de sfincter op. Het resultaat is onvolledige lediging van het rectum, met vorming van fecalomen en abdominale distensie.
Bij een rectaal toucher kan men de patiënt laten knijpen en zodoende de kracht van de bekkenbodemspier (m. puborectalis) inschatten. Als men hem vraagt om te persen, voelt men de relaxatie – of de paradoxale contractie – van de anale sfincter. Voldoende getrainde artsen kunnen hierbij betrouwbaar bekkenbodemdysfunctie diagnosticeren. In het ziekenhuis kan bekkenbodemdysfunctie ook worden opgespoord met anorectale manometrie. De behandeling bestaat uit bekkenbodemkinesitherapie, met een succespercentage van 60 tot 80%.
Men zou kunnen denken dat een colonoscopie nuttig is om de patiënt met IBS-like klachten gerust te stellen, maar onderzoek spreekt dat tegen
Colonoscopie?
Onderzoek wijst uit dat het rendement van colonoscopie in de globale populatie van patiënten met een IBS-like syndroom gering is. Colonoscopie is in deze context enkel aangewezen bij patiënten ouder dan 45-50 jaar en/of in aanwezigheid van alarmsignalen: repetitief anaal bloedverlies, ongewild gewichtsverlies, familiale voorgeschiedenis van darmkanker of chronische inflammatoire darmziekten, ferriprieve anemie en nachtelijke (pijn)klachten.
“Men zou kunnen denken dat een colonoscopie nuttig is om de patiënt gerust te stellen”, commentarieert Heiko De Schepper. “Maar ook dat spreekt onderzoek tegen. Dat blijkt te komen omdat de patiënt denkt: als het niet in mijn darm zit, waar zit het dan wél? Ook het mentale welzijn verbetert niet na colonoscopie: de ongerustheid en de stress nemen er niet door af.”
Bij patiënten zonder alarmsymptomen
Volgende tests zijn wél aangewezen bij patiënten met een IBS-like syndroom zonder red flags:
- Nagaan of er voldaan is aan de Rome IV-criteria voor prikkelbaredarmsyndroom.
- Bloedonderzoek:
- Ontstekingsparameters: ontsteking kan een aanwijzing zijn voor chronische inflammatoire darmziekte.
- Nuchtere glycemie: diabetes kan gepaard gaan met IBS-like klachten.
- TSH.
- Coeliakie-antistoffen (zie verder).
- Stoelgangonderzoek:
- Fecaal calprotectine: bij patiënten met een IBS-like syndroom zonder constipatie. De bedoeling van deze test is het uitsluiten van een chronische inflammatoire darmziekte. De kans dat men een chronische inflammatoire darmziekte diagnosticeert bij een patiënt met een IBS-like syndroom dat wordt gekenmerkt door constipatie, is zeer klein. Een waarde < 50 µg/g sluit chronische inflammatoire darmziekte uit. Bij een waarde > 250 µg/g is colonoscopie aangewezen. Ligt de waarde in het bereik 50-250 µg/g, dan moet de test na drie maanden herhaald worden.
- Coprocultuur: de kans is klein dat chronische, aanslepende diarree te wijten is aan een bacterie. De richtlijnen bevelen coprocultuur dan ook niet meer aan voor chronische diarree bij immuuncompetente patiënten. Wel kan men bij een klinisch beeld met alleen diarree de stoelgang laten onderzoeken op parasieten.
Fecaal calprotectine is een product afgescheiden door de neutrofielen. Het wordt vrijgesteld bij inflammatoire processen in de darm, dus niet alleen bij chronische inflammatoire darmziekte, maar ook bij gastro-enteritis of diverticulitis. Een recente review maakte berekeningen op basis van een reeks studies die nagingen hoe goed de fecale calprotectinetest chronische inflammatoire darmziekte detecteert in een brede populatie van patiënten met IBS-like syndroom.
Op basis van deze gegevens kan men berekenen dat de fecale calprotectinetest een goede aantoner (aantonende kracht 10,75) en een goede uitsluiter (uitsluitende kracht 6,57) voor chronische inflammatoire darmziekte is.(1) Aan de hand van deze test kan men dus beslissen welke patiënten moeten doorstromen naar colonoscopie.
De kans om coeliakie te detecteren is 2,8- tot 4,5-maal groter bij een patiënt met een IBS-like syndroom dan in de algemene bevolking. De hogere prevalentie geldt zowel voor patiënten met constipatie als voor de groep met diarree. Screening naar coeliakie wordt daarom aanbevolen bij alle patiënten met een IBS-like syndroom.
De uitgebreide diagnostische tests van weleer zijn vervangen door de veel gebruiksvriendelijker bepaling van antitissue transglutaminase-antilichamen (anti-TTG-antilichamen) in het bloed. Deze test is een sterke aantoner (aantonende kracht 18) en een goede uitsluiter (uitsluitende kracht 9,5). Prof. De Schepper: “Men moet er wel rekening mee houden dat anti-TTG-antilichamen IgA’s zijn en dat zo’n 2% van de coeliakiepatiënten een IgA-deficiëntie heeft. Men moet dus altijd ook de IgA’s laten doseren. Blijkt de patiënt een IgA-deficiëntie te hebben, dan moeten andere diagnostische tests worden gebruikt: anti-gliadine-antilichamen, biopsie, …”
Hij onderstreept dat men rustig de diagnose van prikkelbaredarmsyndroom mag stellen als deze twee tests negatief zijn bij patiënten jonger dan 50 jaar zonder alarmsymptomen. “Het is ook belangrijk de diagnose meteen aan de patiënt mee te delen, hem uit te leggen wat prikkelbaredarmsyndroom precies is – incluis het (vermoedelijke) ontstaansmechanisme – en een behandeling voor te stellen/voor te schrijven. Als men deze maatregelen niet neemt, is de kans groot dat de patiënt argwanend naar huis gaat en een andere arts raadpleegt.”
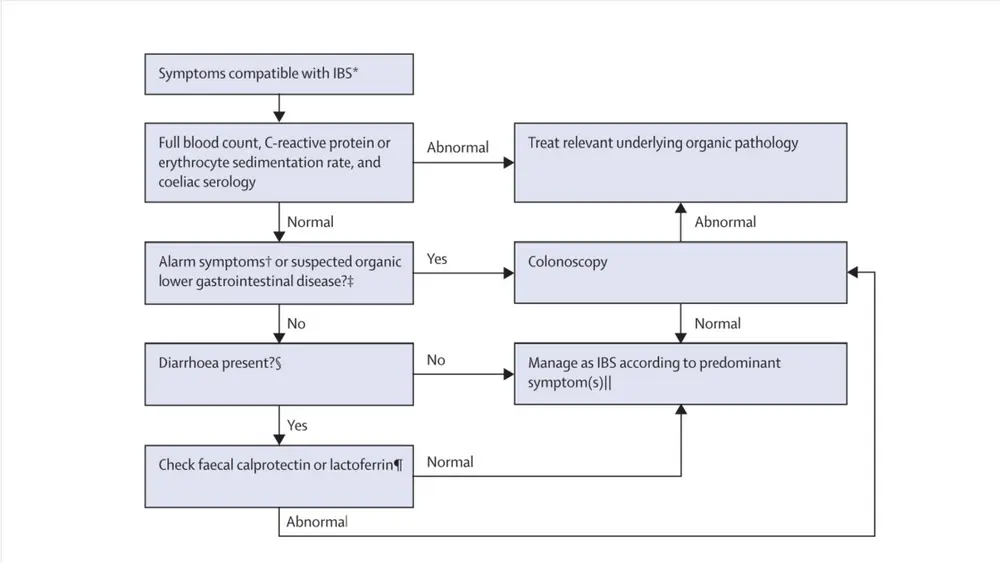
Het diagnostisch algoritme voor patiënten met een IBS-like syndroom is weergegeven in figuur 1.
Zinloos
Zinloze tests zijn:
- Het bepalen van IgG’s tegen een hele reeks voedingsmiddelen, met de bedoeling voedingsmiddelen waartegen IgG’s gevonden worden, uit de voeding te weren. Deze methode is niet wetenschappelijk onderbouwd. De voedingsmiddelen die erdoor worden uitgesloten, correleren niet met uitsluitingspatronen waarvan de doeltreffendheid wél kan worden aangetoond. Gedacht wordt dat de IgG’s gewoon stijgen omdat de persoon bepaalde voedingsmiddelen vaak consumeert, maar verder hebben ze geen pathogene betekenis.
- Volledige microbioomanalyse: de resultaten ervan zijn niet bruikbaar in de praktijk.
- Opsporing van intestinale candidase: de pathogenetische rol van candidase bij prikkelbaredarmsyndroom is niet aangetoond.
Orthomoleculaire tests en behandeling
Ten slotte nog dit: veel patiënten met prikkelbaredarmsyndroom melden dat ze geen zuivel verdragen. Prof. De Schepper: “De lactose-ademtest heeft een beperkte betekenis. Hij is vaak valspositief. Men kan de patiënt beter aanbevelen veertien dagen zuivelproducten te vermijden. Nemen zijn klachten af, dan is de situatie duidelijk.”
(1) Sci Rep. 2022 May 23;12(1):8640.
Er bestaat een Belgische consensus rond prikkelbaredarmsyndroom: Belgian Consensus on Irritable Bowel Syndrome. Acta Gastro-Enterologica Belgica, Vol. 85, April-June 2022.
Leerdoelen:
Na het lezen van dit artikel bent u vertrouwd met:
- De inhoud en betekenis van het lichamelijk onderzoek bij IBS-like klachten.
- ACNES als differentiële diagnose bij IBS-like klachten.
- De rol van het rectaal toucher bij IBS-like klachten.
- De plaats van de colonoscopie bij IBS-like klachten.
- Aanvullend onderzoek dat aangewezen is bij patiënten met IBS-like klachten zonder red flags.
- Tests die niet zinvol zijn bij IBS-like klachten.
AK Academy
Klik door om de vragenlijst te beantwoorden en een accreditatiepunt te verdienen.
In samenwerking met het Centrum Huisartsgeneeskunde (CHA) UAntwerpen.


