Rhumatologie
Ostéopathies liées au méthotrexate : une complication rare, grave et mal identifiée
Parmi les milliers de patients atteints de maladies rhumatismales, certains présenteront un jour une ostéopathie induite par le méthotrexate. C’est une complication rare mais grave, à laquelle on ne pense pas toujours. Quels sont les signes d’alerte ? La cohorte franco-belge METHOFRACT a répondu à la question [1].
 Le méthotrexate (MTX) est la pierre angulaire du traitement de la polyarthrite rhumatoïde, du rhumatisme psoriasique et d'autres arthrites inflammatoires.
Le méthotrexate (MTX) est la pierre angulaire du traitement de la polyarthrite rhumatoïde, du rhumatisme psoriasique et d'autres arthrites inflammatoires.
Les effets secondaires de type hépatique ou hématologique sont connus et surveillés. Mais une ostéopathie liée au MTX est beaucoup moins connue parce qu’elle est rare, difficile à identifier et l’imputabilité au MTX a longtemps été débattue.
Aujourd’hui, les signes permettant d’évoquer ce diagnostic sont mieux décrits :
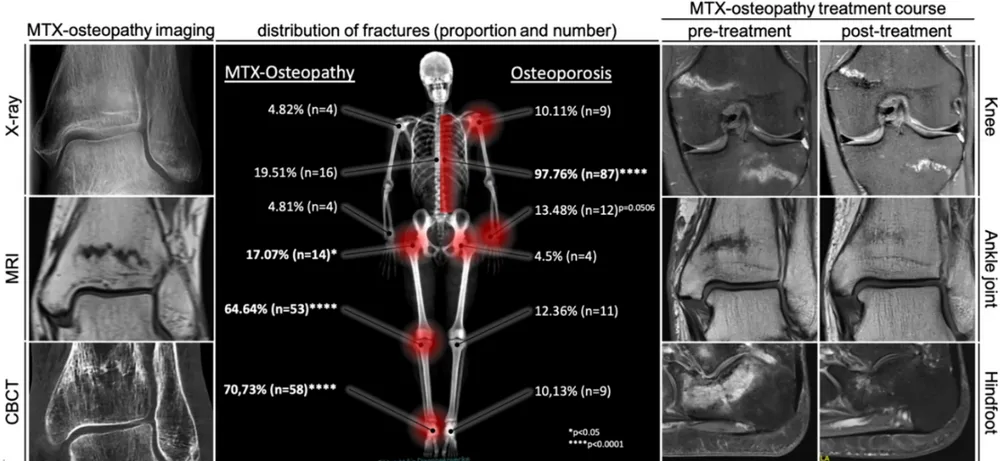
- La topographie des fractures avec atteinte des membres inférieurs (os du pied, métaphyse tibiale proximale ou distale, fémorale distale), n’est pas typique d’une ostéoporose classique ;
- L’aspect en imagerie (IRM / scintigraphie) de fissure transversale avec œdème osseux étendu, est plus proche d’une fracture de fatigue que d’une fracture ostéoporotique ;
- L’atteinte est multiple et récidivante au cours du temps ;
- Les traitements de l’ostéoporose sont inefficaces ;
- L’arrêt du MTX se traduit par une bonne cicatrisation osseuse et l’absence de récidives de fractures.
Le diagnostic clinique repose souvent sur des douleurs mécaniques des membres inférieurs qui surviennent en phase de contrôle de la maladie rhumatismale.
METHOFRACT, une cohorte franco-belge
La cohorte franco-belge [2] a regroupé 92 patients (93% de femmes ménopausées) atteints de polyarthrite rhumatoïde (76%). Environ 30% des patients avaient dans leurs antécédents une notion de fracture. Le rhumatisme n’était pas actif (83%) ou peu actif (11%) au moment du diagnostic (consommation de corticoïdes faible < 5mg/jour dans 83% des cas).
Le diagnostic était le plus souvent posé sur base d’une IRM centrée sur la zone douloureuse (84%) ou d’une scintigraphie osseuse (45%). Les métaphyses tibiales (proximales ou distales) et les os du pied étaient le plus fréquemment touchés (88% et 49% respectivement). Les fissures/fractures étaient multiples au diagnostic chez 76% des patients (63% avec antécédents de fractures similaires).
À l’arrêt du MTX, 91% des patients évoluaient favorablement (cicatrisation osseuse, diminution des douleurs et absence de récidive de fracture), vs 29% en cas de maintien.
Les messages
- Une ostéopathie au MTX est à évoquer devant des douleurs des membres inférieurs persistantes non expliquées par le rhumatisme sous-jacent chez les patients traités par MTX ;
- L’IRM doit être demandée au moindre doute ;
- Le MTX doit être arrêté [3] sans crainte de perte de contrôle de la PR vu les alternatives possibles ;
- L’identification des sujets à risque est essentielle.
Références
1. Robin F. Journées Viggo-Petersen 2026
2. Robin F, et al. METHOFRACT, a methotrexate osteopathy multicentre cohort study. RMD Open 2025;11:e005941. doi: 10.1136/rmdopen-2025-005941
3. Hauser B, et al. Methotrexate continuation increases fracture risk in patients who sustained lower limb insufficiency fractures. Ann Rheum Dis 2025;84:554-61. https://doi.org/10.1016/j.ard.2025.01.047
