Reumatoïde artritis: waarom en hoe een behandeling met corticosteroïden afbouwen?
De EULAR beschouwt corticosteroïden als een aanvullende behandeling bij reumatoïde artritis. Het ACR raadt corticosteroïden zo mogelijk af. De twee verenigingen zijn het erover eens dat je corticosteroïden na drie maanden absoluut moet stopzetten.
Ondanks die richtlijnen neemt 80% van de patiënten na een jaar nog altijd corticosteroïden in, met alle risico’s van dien. Tegen die achtergrond moet je drie vragen stellen(1): “Zijn corticosteroïden noodzakelijk?”, “Wat zijn de risico’s?” en “Hoe doe je dat het best?”
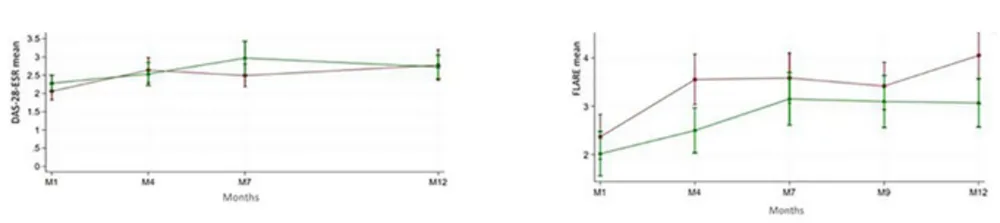
 Tal van studies hebben de werkzaamheid van corticosteroïden aangetoond. In de NORD STAR-studie, die is uitgevoerd bij patiënten die geen basisbehandeling kregen, was het percentage CDAI-remissie 24 weken na het starten van de behandeling niet lager met methotrexaat (MTX) + corticosteroïden dan met MTX + certolizumab of MTX + tocilizumab. De non-inferioriteit ten opzichte van MTX + abatacept is niet bewezen.
Tal van studies hebben de werkzaamheid van corticosteroïden aangetoond. In de NORD STAR-studie, die is uitgevoerd bij patiënten die geen basisbehandeling kregen, was het percentage CDAI-remissie 24 weken na het starten van de behandeling niet lager met methotrexaat (MTX) + corticosteroïden dan met MTX + certolizumab of MTX + tocilizumab. De non-inferioriteit ten opzichte van MTX + abatacept is niet bewezen.
In de ‘MTX + corticosteroïden’-groep bedroeg de dosering 20 mg/d. Die werd na negen weken afgebouwd tot 5 mg/d en dan stopgezet. Het was niet de bedoeling corticosteroïden of een biologisch geneesmiddel te promoten als eerstelijnstherapie, maar aan te tonen dat corticosteroïden bij een RA in een vroeg stadium even effectief zijn als een biologisch geneesmiddel.
Wat zijn de risico’s?
Bij 216.000 RA-patiënten die gedurende een jaar werden gevolgd, was de frequentie van ziekenhuisopname wegens infectie 30% hoger met een dosering < 5 mg/d en tweemaal hoger met een dosering van 5-10 mg/d.(2)
Het cardiovasculaire risico (samengesteld eindpunt van eerste myocardinfarct of CVA) werd bevestigd (HR = 1,5), ongeacht de dosering van corticosteroïden (< 5 mg/d, 5-10 mg/d of > 10 mg/d).
De sterfte in het RABBIT-register was hoger bij de patiënten die corticosteroïden kregen in een dosering > 5 mg/d, dan met een dosering < 5 mg/d. Het overlijdensrisico was dosisafhankelijk, ongeacht de ziekteactiviteit.
Hoe corticosteroïden verminderen?
In de STAR-studie(3) (weinig actieve ziekte tijdens een behandeling met een ziektemodificerend geneesmiddel en corticosteroïden 5 mg/d in een stabiele dosering > 3 maanden) is een verlaging van de dosering met 1 mg/maand tot stopzetting even effectief gebleken als overschakeling op hydrocortison 20 mg/d, daarna 10 mg/d en vervolgens stopzetting na zeven maanden (47% vs. 55%, p = 0,4). Geen enkel geval van bijnierschorsinsufficiëntie werd gemeld.
De richtlijnen van de ESE(4) raden twee evenwaardige strategieën aan: de corticosteroïden stapsgewijs verlagen zonder of met bepaling van de cortisolspiegel om de acht uur. De dosering wordt verder verlaagd als de cortisolspiegel > 10 μg/dl (300 nmol/l) is. Een substitutietherapie wordt gestart als de spiegel < 10 μg/dl is.
Vier boodschappen
- Je mag corticosteroïden voorschrijven, maar je moet proberen ze na drie tot zes maanden stop te zetten.
- Een langdurige behandeling met corticosteroïden, zelfs in lage dosering (5 mg/d) verhoogt het risico op infectie, het cardiovasculaire risico en de sterfte.
- De richtlijnen raden aan de behandeling af te bouwen, al dan niet op geleide van meting van de cortisolspiegel om acht uur ’s morgens.
- De artritis kan weer verergeren als je de dosering verlaagt, maar het is toch beter de dosering te verlagen en de corticosteroïden zo mogelijk stop te zetten.(5)
Referenties:
1. Forien M. Journées Viggo-Petersen 2026.
2. George MD, et al. Risk for Serious Infection With Low-Dose Glucocorticoids in Patients With Rheumatoid Arthritis: A Cohort Study. Ann Intern Med 2020; 173: 870-8.
3. Ruyssen-Witrand A, et al. Comparison of two strategies of glucocorticoid withdrawal in patients with rheumatoid arthritis in low disease activity (STAR): a randomised, placebo- controlled, double-blind trial. Ann Rheum Dis 2025; 84: 49-59
4. Beuschlein F, et al.ESE guidelines. Eur J of Endocrinology 2024;190:G25-G51.https://doi.org/10.1093/ejendo/lvae029
5. Burmester GR, et al. Continuing versus tapering glucocorticoids after achievement of low disease activity or remission in rheumatoid arthritis (SEMIRA): a double-blind, multicentre, randomised controlled trial. Lancet 2020;396(10246):26776
