Actinische keratosen: de zone behandelen eerder dan de laesie?
De laatste Europese aanbevelingen voor actinische keratosen markeren een belangrijke verschuiving in de behandeling: men verkiest een holistische benadering van de zone waar kanker kan ontstaan eerder dan de focus op de laesie zelf.
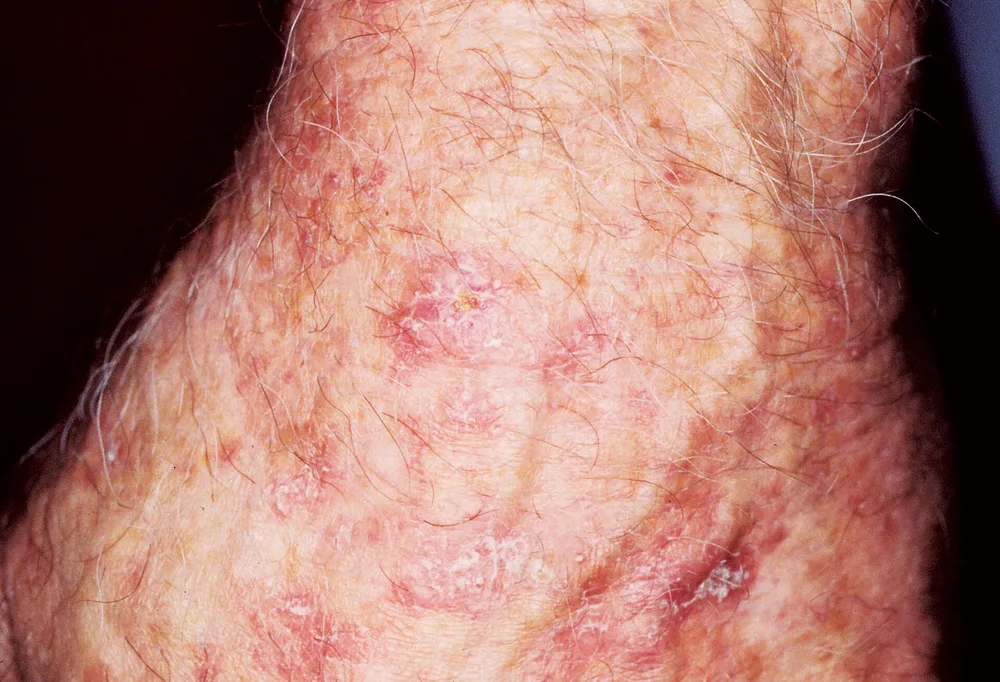 Actinische keratosen (AK’s) worden veroorzaakt door langdurige blootstelling aan UV-straling en zijn de meest voorkomende voorlopers van huidkanker bij mensen met een licht huidtype. Sommige zonnekeratosen kunnen zich namelijk ontwikkelen tot een plaveiselcelcarcinoom (PCC) in situ, dat vervolgens invasief kan worden. Omdat we niet kunnen voorspellen welke laesies zullen ontaarden in huidkanker, moeten ze behandeld worden.
Actinische keratosen (AK’s) worden veroorzaakt door langdurige blootstelling aan UV-straling en zijn de meest voorkomende voorlopers van huidkanker bij mensen met een licht huidtype. Sommige zonnekeratosen kunnen zich namelijk ontwikkelen tot een plaveiselcelcarcinoom (PCC) in situ, dat vervolgens invasief kan worden. Omdat we niet kunnen voorspellen welke laesies zullen ontaarden in huidkanker, moeten ze behandeld worden.
Diagnose en risicobeoordeling
De diagnose van AK’s is klinisch. Dermoscopie kan helpen om de diagnose te stellen en, indien nodig, ook niet-invasieve technieken (confocale microscopie, OCT, LC-OCT). Een biopsie is aangewezen bij een klinisch of dermoscopisch vermoeden van PCC, bij diagnostische twijfel, of bij een laesie die ongevoelig blijkt voor behandeling.
Het risico dat de zonschadevlekjes ontaarden in een PCC is over het algemeen laag, maar wel sterk variabel (0,025–20% per jaar). Het risico is ook aanzienlijk hoger bij bepaalde patiëntgroepen, denk maar aan mensen met een verzwakt immuunsysteem of met een voorgeschiedenis van PCC.
Veldbehandeling
De behandeling van AK's wordt individueel bepaald. Daarbij houdt men rekening met de kenmerken van de laesies en het profiel van de patiënt. Bij geïsoleerde laesies kiest men in eerste instantie voor een lokale behandeling (cryotherapie of een topische behandeling). Bij hyperkeratotische letsels is soms een voorafgaande behandeling d.m.v. curettage of destructieve technieken nodig.
Als er meerdere laesies geclusterd zijn, of er is sprake van een zone met carcinogene veranderingen (actinische veldverandering), is het beter om de hele zone te behandelen. Op die manier kunnen zowel zichtbare laesies als subklinische afwijkingen van de zonbeschadigde huid aangepakt worden. De voornaamste behandelingen zijn 5-fluorouracil, imiquimod, diclofenac of dynamische fototherapie. Bij uitgebreide gevallen of wanneer de letsels erg dik zijn, kan een combinatietherapie worden overwogen. Voor patiënten met een hoog risico, in het bijzonder immuungecompromitteerde personen, wordt een intensievere behandeling met nauwgezette follow-up (3–6 maanden) aanbevolen. In de praktijk kunnen deze veldbehandelingen echter bemoeilijkt worden door de duur ervan, en ook lokale reacties kunnen de acceptatie en therapietrouw van de patiënt in de weg staan.
AK's moeten beschouwd worden als een chronische aandoening die zonbescherming, zelfmonitoring en een regelmatige follow-up vereist, met de mogelijkheid tot herhaalde veldbehandelingen.
Opmerkingen en bronnen:
1. Bij actinische veldverandering is er sprake van zichtbare en subklinische veranderingen in een zone van zonbeschadigde huid, rondom of in de buurt van actinische keratosen, die gemeenschappelijke moleculaire afwijkingen vertonen. Klinisch wordt het gedefinieerd door de aanwezigheid van ten minste twee van de volgende kenmerken: atrofie, dyschromie, telangiëctasieën of een ruwe textuur. Veldveranderingen kunnen ook bestaan zonder dat er een zichtbare laesie aanwezig is.
2. Kandolf L, Peris K, Malvehy J, et al. European consensus-based interdisciplinary guideline for diagnosis, treatment and prevention of actinic keratoses. J Eur Acad Dermatol Venereol. 2024;38(6):1024-1047. doi:10.1111/jdv.19897